Cruzada para hacer funcionar una Red Integrada de Salud (RIS)
La pobreza ha crecido 9.9 puntos procentuales (RENIEC, 2021) en el 2020, luego de una década de reducción. Esto tendrá implicancias en mayor búsqueda de atención en salud en la red pública, que si no se prepara, seguirá revelando pobres resultados en acceso, cobertura efectiva y calidad de las prestaciones.
En ese contexto, se necesita poner en marcha una serie de mejoras en el modelo de operación de los servicios de salud que existen en un territorio (al menos los públicos de la red MINSA/GORE) de tal manera que puedan suplir la presión de la demanda, ahora más emprobrecida. Y poner mucha atención a los pacientes crónicos (hipertensión arterial, diabetes mellitus), a las gestantes (la mortalidad materna se está disparando) y a los niños menores de 36 meses (para poder elevar la cobertura de las prestaciones que protegen contra la anemia infantil).
Se trata de medidas para integrar la atención ambulatoria brindada en los centros de salud con la atención ambulatoria hospitalaria, especialmente orientada a evitar que la demanda de baja complejidad -asociada a estos tres grupos de población- siga llegando a los hospitales. Para ello, se debe de intervenir en los siguientes procesos de las IPRESS que podrían conformar una RIS de manera formal o funcional:
Gestión de citas.
Gestión de referencias y contrarreferencias.
Gestión de archivos de historias clínicas.
Programación y control de recursos humanos.
Gestión de afiliados al SIS.
Programación y dispensación de suministros médicos (medicamentos, insumos, dispositivos).
Cruzada para lograr nuevos estándares de servicio
Las mejoras de los procesos propuestos estarían orientados al cumplimiento de dos objetivos del cuidado integral como:
1) Mantener sana a población priorizada el mayor tiempo posible;
2) Recuperar la salud y evitar complicaciones de la población priorizada.
Para ello, propongo trabajar duro y en clara colaboración entre el MINSA, la academia y la empresa privada para conseguir 12 estándares de servicio que deberían ser conseguidos entre el presente año y el 2022, en un escenario complicado como el cambio de gestión gubernamental nacional.
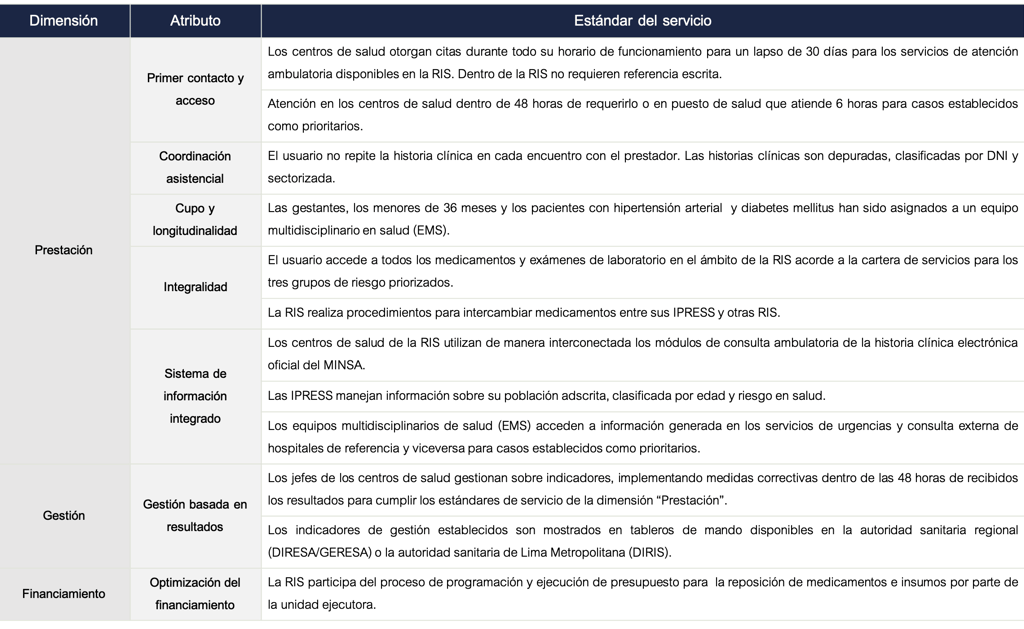
Se trata de nuevos estándares de servicio en tres dimensiones: Prestación, gestión y financiamiento.
Medidas de rápido impacto
Para ello, se necesita ocho tipo de medidas de rápido impacto y quizá de rápida ejecución (dependiendo del grado de aceptación de la medida y de las competencias existentes en las instituciones involucradas).
Identificación real de población asegurada asignada al primer nivel: Urge una disposición legal (a nivel de resolución ministerial) que obligue al Seguro Integral de Salud (SIS) a facilitar a los 1,610 centros de salud existentes en el país la base de datos con la lista de sus afiliados acreditados para recibir los servicios de salud del PEAS. Lo que se hace actualmente no estimula.
Reordenamiento de archivos de historias clínicas: Requiere cambiar el foco del pago de los bonos PROFAM de manera temporal para que el personal nombrado sujeto del bono se dedique al ordenamiento de las historias clínicas de tal manera que se elimine la duplicidad de historias, se concluya con la sectorización y se inicie la adscripción de población de riesgo priorizado a equipos multidisciplinarios de salud.
Cartera de servicios: Actualizar la normatividad de cartera de servicios que permita simplificar el clasificador de UPSS, vincular las UPSS con la cartera de servicios y ésta con los procedimientos médicos para que sea usada como estándar por cualquier prestador.
Mayor financiamiento de suministros médicos: Basados en una nueva metodología de programación de suministros médicos (medicamentos, insumos médico-odontológicos y dispositivos médicos) que considere los servicios de la cartera aprobada para las IPRESS y sus respectivos procedimientos médicos o sanitarios se debe de asignar mayor presupuesto a esta partida. Especialmente para los servicios de urgencias, tópico de procedimientos de consulta externa, laboratorio clínico, odontología del primer nivel de atención (1,610 centros de salud).
Guías de práctica clínica y auditorías en salud: Actualizar la NTS 117-DGSP v01 disponiendo que las guías de práctica clínica se formulen con alcance para la red funcional, que incluye al hospital de referencia del primer nivel de atención disponible en el área de influencia de los hospitales. Emitir norma (resolución ministerial) que disponga que los auditores contratados por los hospitales puedan realizar auditorías de calidad en el primer nivel para aquellos casos de baja complejidad que llegan al hospital por emergencias o consulta ambulatoria.
Gestión de pagos: Urge la emisión de normatividad que obligue valorizar las Fichas Únicas de Atención (FUA) en el proceso de envío y se contabilice lo que realmente se paga a la unidad ejecutora; especialmente a aquellas 96 unidades ejecutoras que administran tanto un hospital de segundo nivel como establecimientos de salud del primer nivel de atención. De lo contrario, seguirá utilizándose recursos del primer nivel de atención para financiar los hospitales.
Inversión rápida para primer nivel de atención: Se necesita una segunda generación de proyectos de inversión[1] de ejecución rápida, que pueden ser financiados con fichas técnicas o IOARR[2] para:
Digitalizar los centros de salud, que consta de adquisición de equipamiento informático (PC, laptops, tablets y servidores), equipamiento telefónico y cableado estructurado.
Remodelar la admisión, el archivo de historias clínicas, los tópicos de urgencias, los laboratorios clínicos.
Dotar de ecógrafos portátiles y equipos digitales de Rayos X a los centros de salud.
Capacitación del personal para cierre de brechas de competencias del personal en gestión de servicios, integración en redes, atención primaria y de brecha digital.
[1] - La primera generación de proyectos de inversión está orientada a cerrar la brecha física de establecimientos de salud, tanto en hospitales estratégicos, hospitales regionales, centros de salud estratégicos y puestos de salud. La lista de proyectos estratégicos está consolidada y entre el periodo 2013-2020 se ha destinado 20,923,477 millones de soles (PIM) de los cuales se logró ejecutar 13,711,375 millones de soles (67 %) básicamente para renovar recursos físicos en el sector. Resaltar que el PIM del periodo 2013-2020 creció en un 51 % al PIM del periodo 2009-2012 y la ejecución creció en un 95 %.
[2] - Solo sino se incluye el componente de capacitación.
Tabla 1. Estándares de servicio 2021-2022 para población priorizada en una RIS
Llevamos más de una década intentando hacer funcionar una red de salud más allá de lo administrativo (como lo es ahora). Necesitamos redes de salud con claros estándares de servicio de tal manera que implique una mejor experiencia del usuario, mejore la eficiencia en el uso de los escasos recursos públicos destinados a la salud y también mejore el bienestar del recurso humano que atiende en el sistema público. No es fácil trabajar en el sector salud público con tanto instrumento enrevesado que hace de nuestro trabajo algo ingrato.
Necesitamos más colaboración para salir de esta crisis sanitaria y económica. Las vacunas ayudan mucho; pero el sistema necesita mucho más. Sobre todo, orden y mejor gestión.
Gestión de la admisión.
Manejo de archivo de historias clínicas físicas.
Manejo de diagnósticos de consulta externa.
Manejo de citas.
Manejo de referencias.
Manejo de urgencias.
Mayo 2021
Agenda de interoperabilidad de aplicaciones existentes: Las aplicaciones o sistemas de información disponibles, -por iniciativa del MINSA o de los Gobiernos Regionales, incluso por iniciativa de los propios hospitales o redes de salud-, deberían de integrarse con el propósito de mejorar la operación del día a día y hacerle la vida más fácil a los ciudadanos que acuden a la red pública. Se necesita que las aplicaciones existentes de los siguientes procesos interoperen.